Parkinson : pas à pas vers la guérison !

les scientifiques explorent de nouvelles pistes pour préserver les neurones de la dégénérescence, et espérer ainsi vaincre la maladie.
Philippe Raimbault/l’un et l’autre
De nouvelles pistes pour enrayer cette pathologie sont à l’étude. A l’occasion de la journée mondiale contre Parkinson ce jeudi, l’Express détaille les plus prometteuses.
La maladie de Parkinson aurait-elle… une odeur ? Quand son mari, voilà quelques années, s’est mis à sentir le « musc », Joy Milne, une infirmière britannique, n’y a pas prêté attention. Jusqu’au jour où son époux est tombé malade. Devenue membre d’une association de patients, Joy s’est alors rendu compte que les autres parkinsoniens présentaient exactement la même senteur étrange. Parce qu’elle se savait dotée d’un odorat exceptionnel, la sexagénaire n’a pas hésité à solliciter des experts de l’université de Manchester (Royaume-Uni) pour valider ses observations. Et il s’avère qu’elle a eu du nez : en étudiant le sébum des malades, les chercheurs y ont découvert des composés chimiques très spécifiques. « Cela pourrait déboucher sur un test de diagnostic précoce », soulignent-ils dans leur étude.
Un enjeu essentiel. Cette pathologie neurodégénérative, la deuxième plus fréquente en France (200 000 patients, 8 000 nouveaux cas par an), reste en effet diagnostiquée très tardivement. Quand les symptômes apparaissent – lenteur, raideurs et tremblements -, la moitié des neurones producteurs de la dopamine impliquée dans la régulation des mouvements sont déjà détruits. De nombreux scientifiques tentent donc de découvrir des signes permettant de repérer plus tôt la maladie. Les altérations de la parole, par exemple. « En appelant régulièrement au téléphone des malades et des sujets sains, puis en analysant 12 paramètres dans le spectre de leurs voix, nous avons créé un modèle mathématique capable de dire si un individu est atteint ou non », raconte le Pr Jean-Christophe Corvol, de l’Institut du cerveau et de la moelle épinière (ICM).
Pour aller plus loin, les 25 centres experts français viennent de se doter d’un outil unique au monde : un registre incluant le suivi de tous leurs patients. Symptômes et traitements s’y trouvent consignés, et seront bientôt associés à des données d’imagerie et à des prélèvements biologiques, pour une analyse génétique. De quoi aider la recherche sur les marqueurs de la pathologie à faire des bonds de géant : « Quand des traitements efficaces seront disponibles, nous pourrons ainsi intervenir en amont, pour stopper la maladie le plus tôt possible », souligne le Pr Corvol, qui coordonne cette initiative.
Pour l’instant, en effet, les thérapies existantes parviennent seulement à limiter les symptômes liés au manque de dopamine. Mais aucune n’arrête ni même ne ralentit la dégénérescence neuronale. « Quand la maladie se propage au-delà des cellules dopaminergiques, la médecine actuelle se trouve assez démunie », résume le Pr Philippe Damier, président du conseil scientifique de l’association France Parkinson. De nombreuses stratégies dites « neuroprotectrices » ont été tentées ces trente dernières années – en vain. Mais à présent, le contexte aurait changé : « Les mécanismes en cause sont mieux compris. Cela finira par déboucher sur des avancées », espère Jean-Christophe Corvol.
Parmi les pistes en vogue : l’immunothérapie. Elle consiste à injecter aux malades des molécules (des anticorps) chargées d’éliminer une protéine qui s’accumule dans leurs neurones et semble impliquée dans le processus de dégénérescence. Deux grands essais cliniques internationaux sont en cours, avec plusieurs centaines de patients, y compris dans l’Hexagone. Leurs chances de réussite restent toutefois encore très débattues dans la communauté scientifique. La protéine en question, l’alpha-synucléine, possède en effet différentes formes, normale et toxique, et il n’est pas certain que les anticorps actuels ciblent avec assez de précision la forme toxique. La réponse arrivera d’ici deux à trois ans.
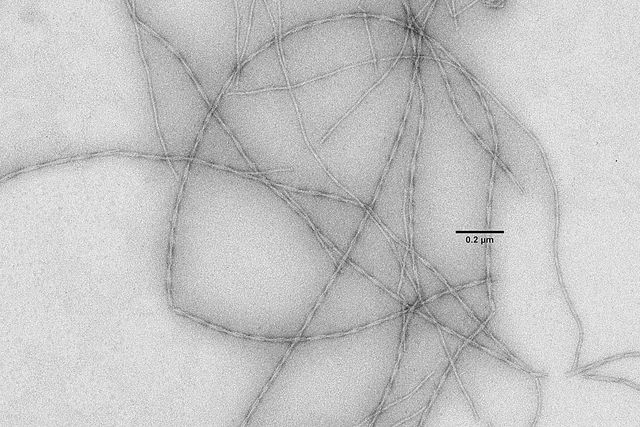
entraînant leur dégénérescence.
Amulya Nidhi Shrivastava et Ronald Melki, CNRS-CEA
« Quels que soient leurs résultats, ces essais nous apprendront beaucoup sur cette stratégie : combien d’anticorps parviennent réellement au cerveau, est-ce qu’ils y provoquent une inflammation… », défend Ronald Melki, directeur de recherche au CNRS, et grand spécialiste des protéines en cause dans les maladies neurodégénératives. Récemment, ce chercheur a pu examiner l’alpha-synucléine à l’échelle atomique, grâce aux toutes dernières générations de microscopes électroniques. Il a ainsi pu mettre au jour les caractéristiques spécifiques de ses formes toxiques. Et cette découverte, en cours de publication, pourrait bien révolutionner la prise en charge de la maladie : « Elle permettra la conception d’anticorps ciblés uniquement contre les formes pathogènes de la protéine », prédit-il.
Enlever le fer en excès dans les neurones
Souvent considérée comme la principale responsable de la mort neuronale, l’alpha-synucléine n’est sans doute pas seule en cause. Au CHU de Lille, le Pr David Devos s’intéresse, lui, à un complice potentiel : le fer, qui s’accumule aussi dans les neurones des malades. « Sa présence en excès témoigne d’un stress cellulaire, et elle aggrave la situation. L’enlever pourrait ralentir le processus », espère ce neuropharmacologue. Jusqu’ici, nul ne s’y était risqué, de peur d’entraîner une anémie chez les patients. Mais ce chercheur a eu l’idée d’utiliser une vieille molécule développée contre une maladie du sang, qui, à la bonne dose, capte le fer cérébral et le redistribue dans l’organisme. Un essai lancé dans les années 2010 sur 40 patients avait montré un ralentissement de la maladie. Un essai similaire au Royaume-Uni ayant eu les mêmes résultats, le Pr Devos a obtenu l’autorisation et les financements pour réaliser une étude sur 368 patients. Les résultats sont attendus fin 2020.
Un dernier suspect retient l’attention des chercheurs : le système immunitaire. « On constate une inflammation pathologique dans le cerveau des malades. Autrement dit, une réaction trop forte des défenses de notre corps, qui participent à la mort neuronale au lieu de protéger les cellules nerveuses », détaille le Pr Stéphane Hunot, de l’ICM.
Mais, pour l’instant, les scientifiques en sont encore à tenter de comprendre les mécanismes à l’oeuvre. « Une chose est sûre : tous ces acteurs agissent de concert. Il faudra donc un cocktail de molécules pour neutraliser les protéines toxiques, protéger les cellules de l’oxydation, moduler le système immunitaire et espérer ainsi guérir la maladie », souligne le Pr Etienne Hirsch, président du volet recherche du Plan de lutte contre les maladies neurodégénératives.
Au lieu de s’attaquer aux coupables, deux stars de la recherche française ont, chacune de leur côté, fait un autre pari : donner aux victimes – les neurones – les moyens de se défendre contre les agressions. Le Pr Alain Prochiantz, administrateur du Collège de France, ambitionne ainsi de « rajeunir » nos cellules nerveuses : « De cette façon, nous pourrions retarder le moment où les neurones meurent, et même stimuler la production de dopamine dans les cellules restantes. »
Comment ? Grâce à une protéine nommée Engrailed, essentielle à la mise en place des cellules dopaminergiques pendant la vie foetale et à leur survie chez l’adulte, qu’il veut injecter directement dans le cerveau des malades. Une stratégie efficace sur les primates : au bout de trois mois, les singes traités avaient conservé une activité motrice quasi normale, tandis que les animaux du groupe contrôle ne bougeaient presque plus.
Sous réserve des autorisations nécessaires, un essai clinique pourrait démarrer l’an prochain : « Nous avons déjà recruté quelques malades pour lesquels un suivi rapproché a été mis en place, afin de pouvoir ensuite bien évaluer l’effet du traitement », souligne le Pr Stéphane Palfi, neurochirurgien à l’hôpital Henri-Mondor (Créteil), qui devrait réaliser les injections.
Des infrarouges thérapeutiques
Essais positifs sur des primates, attente des autorisations pour démarrer un essai clinique : à Grenoble, le Pr Alim-Louis Benabid et ses équipes en sont au même stade. Ce scientifique a été le co-inventeur de la neurostimulation cérébrale profonde, qui consiste à implanter des électrodes dans le cerveau des malades pour bloquer les mouvements anormaux – une thérapie désormais pratiquée un peu partout dans le monde.
En s’appuyant sur des recherches fondamentales sur les effets biologiques des ondes proches de l’infrarouge, son équipe envisage à présent d’aller poser une fibre optique au plus près des neurones dopaminergiques, pour les exposer à cette lumière. « Nous pensons ainsi agir sur leur capacité à produire de l’énergie, avec l’espoir de ralentir la maladie », détaille le Pr Benabid. L’implant est déjà au point, et les équipes de neurochirurgie de Grenoble, en collaboration avec celles de Marseille (AP-HM), de Lyon (Hospices civils) et de Créteil (Henri-Mondor, AP-HP), vont demander l’autorisation de lancer un essai, peut-être dès cette année.
En attendant, d’autres médecins explorent une piste moins révolutionnaire, mais à la portée de (presque) tous : l’activité physique. « Un effet positif a été démontré sur la production de dopamine chez les animaux, et des éléments suggèrent une progression moins rapide de la maladie avec une pratique soutenue, même si la preuve formelle n’est pas encore établie », souligne le Pr Damier. Pour Gilles Ponthieux, l’affaire est entendue : après avoir traversé l’Atlantique à la rame l’an dernier, ce chirurgien-dentiste diagnostiqué en 2013 a réduit d’un quart ses doses quotidiennes de traitement dopaminergique, et les a maintenues depuis au même niveau – sans doute aussi grâce à ses deux heures de sport quotidiennes…
ZOOM : Le cannabis thérapeutique, promesse ou illusion ?
C’est une information qui circule beaucoup sur les réseaux sociaux : le cannabis aurait un effet positif sur les symptômes de Parkinson. « En réalité, aujourd’hui, il n’existe aucune démonstration scientifique à ce sujet », souligne le Pr Jean-Pierre Azulay, chef du service de neurologie et pathologie au CHU de Marseille.
C’est pourquoi ce médecin, avec d’autres chercheurs marseillais, veut lancer un essai clinique : « Nous voudrions évaluer sur une vingtaine de patients, déjà fumeurs par le passé, les effets de la drogue sur quarante-huit heures. » Si l’étude se révèle positive, elle débouchera sur des recherches à plus grande échelle. Sinon, elle donnera au moins aux patients des informations fiables sur le bénéfice à attendre de cette plante.
Source: www.lexpress.fr par Stéphanie Benz




